La Comisión Europea ha hecho público un nuevo informe en el que diagnostica el estado de la salud en la UE y concluye que únicamente replantear los sistemas sanitarios podrá garantizar que sigan siendo adecuados y que proporcionen una atención centrada en el paciente.
Esta conclusión se se desprende de los 28 perfiles sanitarios nacionales publicados este 23 de noviembre de 2017 por la Comisión, junto con el informe complementario. Los informes proporcionan un análisis detallado de los sistemas sanitarios de los Estados miembros de la UE. En ellos se analizan la salud de la población y los factores de riesgo importantes, así como la eficacia, la accesibilidad y la resiliencia de los sistemas sanitarios en cada Estado miembro. Los informes reflejan claramente los objetivos compartidos entre los Estados miembros, y ponen de manifiesto posibles ámbitos en los que la Comisión podría fomentar el aprendizaje mutuo y el intercambio de buenas prácticas.
Vytenis Andriukaitis, comisario de Salud y Seguridad Alimentaria, ha declarado: «Destinar solamente el 3 % de nuestros presupuestos sanitarios a la prevención, en comparación con el 80 % que se dedica al tratamiento de enfermedades, es simplemente insuficiente. Necesitamos mejorar el acceso a la atención primaria a fin de que los servicios de urgencias no sean la primera parada obligada de la gente. Además, debemos consagrar la promoción de la salud y la prevención de las enfermedades en todos los sectores de las políticas con el fin de mejorar la salud de la gente y reducir la presión que sufren los sistemas sanitarios. Estos son solamente algunos de los diagnósticos que se desprenden de nuestro informe sobre el estado de la salud en la UE de 2017. Nuestro objetivo al ofrecer datos y perspectivas globales es apoyar a las autoridades sanitarias nacionales a la hora de hacer frente a los desafíos y de tomar las decisiones adecuadas en materia de políticas e inversiones, y espero que hagan un buen uso de ellos.»
Desde hace tiempo se considera que la falta de un análisis global y contextualizado es uno de los principales obstáculos a que se enfrentan los responsables de las políticas sanitarias. Para cubrir esta laguna de conocimientos, la Comisión ha completado este mes el primer ciclo bienal del Estado de la salud en la UE.
Conclusiones principales
Los perfiles sanitarios nacionales se han elaborado en colaboración con la OCDE y el Observatorio Europeo de Sistemas y Políticas de Asistencia Sanitaria. El informe complementario permite sacar cinco conclusiones transversales:
- La promoción de la salud y la prevención de las enfermedades allanan el camino para un sistema sanitario más eficaz y eficiente. Aparte de unas inversiones desequilibradas en prevención, deben abordarse las desigualdades sociales, como demuestran las diferencias en el cribado del cáncer o la actividad física entre las personas con niveles elevados o bajos de renta y educación.
- Una atención primaria sólida permite orientar eficazmente a los pacientes a través del sistema sanitario y contribuye a evitar gastos innecesarios. Un 27 % de los pacientes acuden a los servicios de urgencias debido a una atención primaria inadecuada. Únicamente en catorce países de la UE se exige que, para que los pacientes puedan consultar a un especialista, deben ser remitidos desde un servicio de atención primaria; otros nueve países incentivan económicamente ese procedimiento.
- La asistencia integrada garantiza que los pacientes reciban una atención sanitaria coordinada. De esta manera se evita la situación que puede observarse en la actualidad en casi todos los países de la UE, en los que la asistencia está fragmentada y los pacientes deben encontrar su camino a través de un laberinto de instalaciones de atención sanitaria.
- Una planificación y una previsión proactivas del personal sanitario hacen que los sistemas sanitarios puedan adaptarse a los cambios futuros. La UE cuenta con 18 millones de profesionales de la salud, y de aquí a 2025 se crearán otros 1,8 millones de puestos de trabajo. Las autoridades sanitarias tienen que preparar a sus trabajadores para los cambios que nos depara el futuro: una población que envejece y la multimorbilidad, así como la necesidad de unas políticas de contratación adecuadas, nuevas competencias e innovación técnica.
- Los pacientes deberían constituir el elemento esencial de la próxima generación de datos sanitarios mejorados para las políticas y las prácticas. La transformación digital de la sanidad y la asistencia contribuye a destacar los resultados y experiencias del mundo real que tienen importancia para los pacientes, y ofrece un gran potencial para reforzar la eficacia de los sistemas sanitarios.
Tras la presentación a los Ministerios de Sanidad de todos los países de la UE, las autoridades nacionales podrán seguir debatiendo estos informes con los expertos de la OCDE y el Observatorio Europeo de Sistemas y Políticas de Asistencia Sanitaria. Será posible hacer intercambios voluntarios a partir de principios de 2018, con lo que se ayudará a los ministerios a comprender mejor los retos principales y elaborar las respuestas políticas adecuadas.
Hitos destacados en España
El principal reto al que se enfrentará el sistema sanitario español será la búsqueda de reformas estructurales para reasignar recursos con el fin de lograr una atención más eficaz y una mejor gestión de las enfermedades crónicas fuera de los centros hospitalarios.
La mortalidad tratable en España sigue siendo una de las más bajas de los países de la UE, lo que indica que el sistema de atención sanitaria es eficaz en el tratamiento de las personas con afecciones potencialmente mortales.
El acceso a la atención sanitaria en España es bueno en términos generales. Sin embargo, los tiempos de espera siguen suponiendo un problema, y han aumentado la necesidad no cubierta en relación con los medicamentos y los servicios que tienen menos cobertura de la asistencia médica pública, como la asistencia odontológica.
Tras la crisis económica se tomaron una serie de medidas de urgencia para reducir el gasto público en sanidad, pero la mayoría de estas medidas no implicaron cambios estructurales del sistema sanitario. Con una población que envejece rápidamente, uno de los principales retos para el sistema sanitario español será lograr una mayor eficiencia en la prestación de asistencia sanitaria y cuidados de larga duración.
El tabaquismo habitual entre los adultos en España se redujo del 32 % en 2000 al 23 % en 2014, pero sigue siendo más elevado que la media de la UE. Menos de uno de cada diez adultos manifiestan un consumo excesivo de alcohol de manera habitual, muy por debajo de la media de la UE de uno de cada cinco.
Las tasas de obesidad continúan creciendo en España y actualmente se encuentran ligeramente por encima de la media de la UE: uno de cada seis adultos sufría obesidad en 2014, un incremento con respecto a la cifra de uno de cada ocho en 2001.
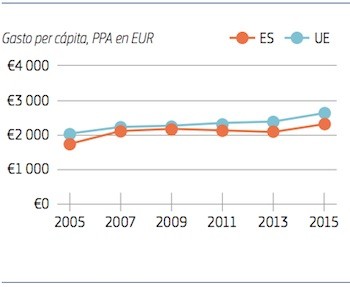
Alrededor del 71 % del gasto sanitario en España se financia públicamente, mientras que los pagos directos de los pacientes ascienden al 24 % del gasto sanitario total, un porcentaje mucho mayor que la media del 15 % de la UE.
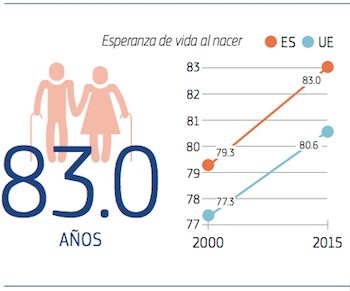
La esperanza de vida en España alcanzó los 83,0 años en 2015, un incremento con respecto a los 79,3 en 2000, y es actualmente la más elevada de los países de la UE. Desde el año 2000, la mayor parte del aumento de la esperanza de vida en España se ha debido a la reducción de la mortalidad después de los 65 años. A esta edad, los hombres y mujeres españoles viven una media de 21 años más, de los que menos de la mitad (45 %) se viven sin discapacidad.
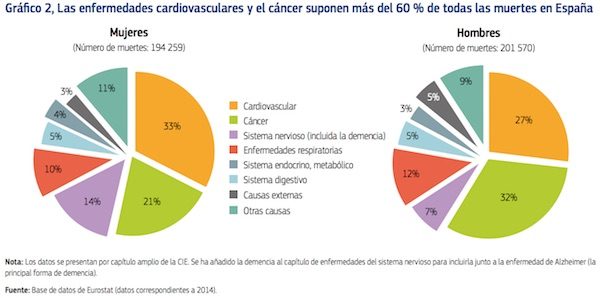
La mayoría de las muertes en España se deben a enfermedades cardiovasculares o cáncer.
Aunque las tasas de mortalidad debido a enfermedades cardiovasculares en España son de las más bajas de la UE, representan la principal causa de muerte en España, suponiendo el 30 % de todas las muertes en 2014 (el 33 % entre las mujeres y el 27 % entre los hombres).
El cáncer es la segunda causa de mortalidad que supone el 27 % de todas las muertes (el 21 % entre las mujeres y el 32 % entre los hombres). Las muertes por enfermedades respiratorias representan el 11 % de todas las muertes (el 10 % entre las mujeres y el 12 % entre los hombres), seguidas de las muertes por enfermedades del sistema nervioso (incluida la demencia) que suponen el 10 % (el 14 % entre las mujeres y el 7% entre los hombres).
Al observar las tendencias en las causas de muerte más específicas, las enfermedades cardíacas seguían siendo la principal causa de muerte en España en 2014 (gráfico 3). Las muertes debidas a la enfermedad de Alzheimer y otras demencias supusieron la tercera causa de muerte, lo cual refleja el efecto del envejecimiento de la población, los mejores diagnósticos, la falta de tratamientos eficaces, así como una codificación más precisa.
El cáncer de pulmón seguía siendo la causa principal de muerte por cáncer, lo que refleja las consecuencias a largo plazo de las elevadas tasas de tabaquismo. El cáncer colorrectal fue la segunda causa de muerte por cáncer. En un tono más positivo, las muertes por accidentes de tráfico descendieron sustancialmente a partir del año 2000, gracias a una serie de políticas destinadas a mejorar la seguridad vial
Más información:
- Pueden consultarse los 28 perfiles sanitarios nacionales, el informe complementario y más información de referencia en esta dirección.